Un jeune homme surfe à nouveau malgré une lésion médullaire. Un patient reprend la marche après un accident vasculaire cérébral majeur. Ces histoires ne sont pas exceptionnelles, elles incarnent la réalité de la rééducation physique moderne où la science rencontre la détermination humaine. La résilience ne se confond pas avec l’acceptation passive : c’est une dynamique active de reconstruction où chaque séance, chaque mouvement retrouvé devient une victoire.
En 2026, la rééducation physique traverse une transformation profonde. Les kinésithérapeutes ne se contentent plus d’observer et de corriger. Ils s’appuient sur des données objectives, des outils numériques intelligents et des technologies robotisées qui transforment la pratique clinique. Cette évolution redéfinit ce que signifie retrouver son corps après un trauma.
Qu’est-ce que la résilience physique dans la rééducation ?
La résilience physique est la capacité du corps et de l’esprit à surmonter un événement traumatique ou invalidant pour retrouver une fonctionnalité acceptable. Ce concept s’oppose à une vision statique du handicap. Un patient atteint d’un accident vasculaire cérébral ne subit pas simplement son déficit moteur : il entre dans un processus de réapprentissage neuromusculaire où chaque phase de rééducation reconstruit ses circuits cérébraux.
L’Institut Supérieur de Rééducation Psychomotrice en France propose une formation spécialisée intitulée “Rééducation post-AVC : Redécouvrir son corps” qui reconnaît explicitement cette dimension. Les accidents vasculaires cérébraux provoquent des handicaps moteurs, sensoriels, cognitifs et psychiques qui nécessitent une approche holistique. La résilience ici ne signifie pas revenir à son état antérieur, souvent impossible, mais construire une nouvelle relation avec un corps transformé.
Ce renouvellement passe par la compréhension que la rééducation n’est pas un simple catalogue d’exercices. En 2026, elle devient une méthode clinique où l’observation précise, le dosage intelligent de l’intensité et la personnalisation des programmes remplacent les approches standardisées. Julie Soulard, spécialiste en neurologie, explique que la neuro-rééducation a évolué vers une pratique médicale à part entière, non vers un simple maintien des capacités résiduelles.
Les événements traumatiques majeurs : quand la rééducation devient indispensable
Les pathologies qui déclenchent un besoin de résilience physique sont variées mais partent souvent d’un événement soudain. Les accidents vasculaires cérébraux figurent en première ligne. En France, environ 140 000 nouveaux cas diagnostiqués chaque année : cela signifie que chaque jour, près de 400 personnes expérimentent l’effondrement brutal de leurs capacités motrices ou cognitives.
Les lésions de la moelle épinière constituent une autre catégorie majeure. Le film “Oreka” documente le parcours d’un jeune homme qui, après une lésion médullaire grave, a retrouvé non seulement une mobilité fonctionnelle mais aussi la passion sportive. Michel Garcia, spécialiste en activité physique adaptée, a joué un rôle central en transformant la rééducation en renouveau sportif. Ce patient est devenu athlète reconnu en parasurf, démontrant que la rééducation peut déboucher sur des accomplissements extraordinaires quand elle s’accompagne d’une prise en charge adaptée.
Les traumatismes crâniens sévères, les accidents du travail, les interventions chirurgicales lourdes et désormais l’oncoréadaptation (rééducation dans les suites du cancer) élargissent le spectre des patients confrontés au besoin de résilience physique. Selon les 54èmes Entretiens de Médecine Physique et de Réadaptation prévus à Montpellier en mars 2026, l’oncoréadaptation représente une nouvelle indication majeure dans le domaine de la rééducation, reflétant l’évolution des besoins cliniques.
La médecine physique et réadaptation ne soigne pas seulement une déficience. Elle considère la limitation d’activité, la participation sociale, l’environnement et les facteurs personnels. Cette approche globale distingue la réadaptation d’une simple rééducation symptomatique.
Les technologies révolutionnaires de la rééducation en 2026
L’année 2026 marque un tournant technologique. Les kinésithérapeutes s’appuient de plus en plus sur l’intelligence artificielle pour analyser les données des patients et identifier des tendances dans l’évolution. Ces outils détectent les stagnations, les compensations involontaires et permettent d’ajuster les programmes de rééducation bien avant qu’une plateau therapeutic n’intervienne cliniquement.
Les capteurs connectés transforment la pratique quotidienne. Plutôt que de s’en remettre à l’observation clinique seule, les kinésithérapeutes disposent désormais d’équipements comme les capteurs de force musculaire Kinvent qui évaluent objectivement les performances. Les données collectées permettent d’identifier les asymétries (un bras plus faible que l’autre après un AVC, par exemple) et d’adapter finement les exercices. Les patients reçoivent des retours visuels clairs sur leurs progrès, ce qui améliore leur compréhension, leur motivation et surtout leur adhésion au programme.

La réalité virtuelle et la réalité augmentée révolutionnent l’expérience du patient. Plutôt que de répéter mécaniquement les mêmes mouvements, le patient exécute des exercices en environnement immersif gamifié. Cette approche augmente spectaculairement l’adhésion au traitement. Les kinésithérapeutes ajustent les niveaux de difficulté dynamiquement et suivent précisément les performances de chaque patient. La rééducation devient plus engageante, moins monotone, davantage centrée sur le patient.

La robotique et les technologies d’assistance gagnent du terrain, particulièrement en neurologie et rééducation post-chirurgicale. Ces dispositifs robotisés guident les mouvements, soutiennent le poids du corps ou fournissent une résistance contrôlée. Un patient réalise plus de répétitions de qualité avec des schémas moteurs précis, éléments fondamentaux pour l’apprentissage moteur et la récupération fonctionnelle après un AVC ou une lésion médullaire.
L’échographie musculo-squelettique au point de soin, ou POCUS (Point-of-Care Ultrasound), renforce également la pratique. De plus en plus de kinésithérapeutes utilisent l’échographie directement au cabinet pour enrichir leur évaluation clinique, sans attendre d’examens externes. Cette technologie renforce le rôle du kinésithérapeute en tant qu’expert du mouvement et améliore la précision des bilans.
Comment les modèles de soins hybrides changent la rééducation
La rééducation ne se limite plus au cabinet. Les modèles hybrides combinent les séances en présentiel avec le suivi numérique à distance, l’autoréadaptation guidée et les consultations télémédecine. Cette approche augmente l’accessibilité pour les patients éloignés des centres de rééducation et garantit une continuité de soin.

La Croix-Rouge a mis en place des partenariats internationaux de ce type. À l’hôpital Rafik Hariri au Liban, le service de rééducation fait face à des obstacles sérieux : absence de médecin spécialisé, difficultés économiques, instabilité sécuritaire. Les échanges à distance autour de cas cliniques complexes, complétés par des formations croisées, permettent aux professionnels locaux d’améliorer la qualité des soins. Cette démarche affirme que la rééducation holistique n’est pas un luxe réservé aux pays riches.
Le modèle hybride reconnaît aussi que le patient joue un rôle actif entre les séances. Les programmes d’autoréadaptation numériques, guidés par des protocoles élaborés par les kinésithérapeutes, maintiennent la progression motrice. Les capteurs connectés envoient automatiquement les données au professionnel, qui identifie tout problème sans attendre la prochaine visite.
La mesure des résultats : passer de l’observation à la donnée
Traditionnellement, les kinésithérapeutes évaluaient la réussite par des observations cliniques : “Le patient marche mieux.” En 2026, cette approche qualitative s’enrichit de métriques objectives : temps de marche, vitesse, asymétries détectées par les capteurs, scores de force mesurés, réduction de la douleur documentée.
La rééducation basée sur les données transforme la relation entre patient et praticien. Au lieu de prédictions vagues, les deux acteurs disposent d’indicateurs clairs. Un patient qui voit son score de force augmenter de 15% à 20% chaque mois comprend concretement la progression. Cette transparence renforce la motivation, réduit l’abandon du traitement et optimise les résultats fonctionnels.
Le congrès SOFMER 2026, qui se tiendra à Marseille du 23 au 25 septembre, mettra l’accent sur l’innovation et la transmission du savoir dans cette rééducation basée sur les résultats. Une quinzaine de colloques de formation couvriront la pathologie locomotrice, la médecine orthopédique et la rééducation neurologique en insistant sur ces nouvelles approches mesurables.
La spécialisation et la collaboration interdisciplinaire accompagnent cette évolution. Un patient post-AVC peut être suivi par un kinésithérapeute, un ergothérapeute, un orthophoniste, un psychologue et un médecin de réadaptation. Les données partagées en temps réel garantissent une cohérence du projet thérapeutique. La rééducation n’est plus silotée : elle devient véritablement intégrée.
Le rôle transformé du kinésithérapeute en 2026
Le métier de kinésithérapeute évolue vers une position d’expert en mouvement et en récupération fonctionnelle. Les compétences requises s’élargissent : maîtrise des outils numériques, interprétation des données, connaissance de la robotique et technologies d’assistance, utilisation de l’échographie, compréhension des protocoles fondés sur l’IA.
La formation continue devient indispensable. Les webinaires, podcasts et événements professionnels ne sont plus optionnels : ils compensent le rythme accéléré des innovations. Le professionnel qui refuse cette montée en compétence se retrouve rapidement dépassé. Les congrès comme celui de la Société Française de Médecine Physique et Réadaptation offrent des cadres formels pour cette actualisation permanente.
En 2026, l’expert en rééducation n’est pas seulement un praticien technique. Il est clinicien capable de raisonnement complexe, d’adaptation stratégique face à des cas individuels, d’interprétation des données et de communication efficace avec le patient et les autres spécialistes. La robotique et l’IA libèrent du temps précis pour les aspects humains : l’écoute, la motivation, l’ajustement psychologique.
La rééducation neurologique : au-delà du simple exercice
La rééducation neurologique post-AVC ou post-lésion médullaire représente le cœur de la résilience physique. C’est un domaine où la compréhension des mécanismes de neuroplasticité change la pratique. Le cerveau peut créer de nouvelles connexions tout au long de la vie, mais à une condition : répétition intensive de mouvements de qualité avec feedback approprié.
La formation “PS 32 – Rééducation post-AVC : Redécouvrir son corps” proposée par l’Institut Supérieur de Rééducation Psychomotrice sur 3 jours et 21 heures accorde une place centrale à cette réappropriation du corps. Après un AVC, le patient ne reconnaît plus son corps. L’hémiplégie, les paresthésies, la perte de proprioception crée une aliénation. La rééducation est acte de réappropriation : réapprendre à sentir son bras gauche paralysé, à consentir à le réentraîner, à y investir mentalement malgré la frustration.
La robotique aide ici en permettant au cerveau de se réorganiser autour d’une activité motrice répétée et mesurable. Un exosquelette guiding la marche d’un patient paraplégique produit des signaux sensoriels standardisés que le cerveau apprend à intégrer. Progressivement, le corps reprend sens.
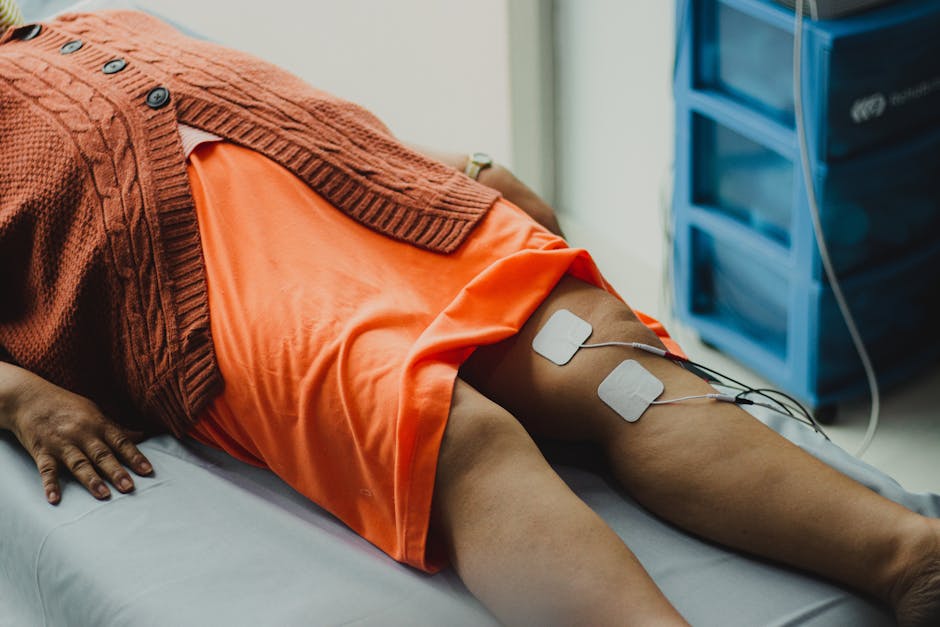
L’intensité de l’effort prime. En neurologie, des milliers de répétitions correctes comptent plus que quelques tentatives parfaites. La robotique fournit exactement cela : des centaines, des milliers de mouvements guidés avec précision, sans fatigue du thérapeute, sans risque de blessure consécutive au guidage humain imprécis.
Oncoréadaptation et nouveaux horizons de la résilience
L’oncoréadaptation marque un élargissement majeur du champ de la rééducation. Les patients atteints de cancer et traités par chimiothérapie, radiothérapie ou chirurgie mutilante font face à une fatigue invalidante, une faiblesse musculaire, une réduction significative de l’amplitude articulaire. Pendant des décennies, la rééducation après cancer a été marginalisée. En 2026, elle s’impose comme spécialité reconnue.
La résilience en oncoréadaptation ne concerne pas seulement la force musculaire. Elle englobe la reprise de l’autonomie fonctionnelle (se lever d’une chaise, monter un escalier), la gestion de la fatigue cancéreuse (épuisement disproportionné à l’effort), l’acceptation d’un corps transformé par le traitement. Une patiente ayant subi une mastectomie doit réapprendre à se servir de son membre supérieur dans un contexte de cicatrices, d’adhérences tissulaires et d’asymétrie anatomique.
Les mêmes technologies citées plus haut bénéficient aux patients oncologiques. Les capteurs mesureront la fatigue (fréquence cardiaque de repos élevée) et ajusteront l’intensité de l’exercice. La réalité virtuelle rendra la rééducation moins austère pour des patients déjà éprouvés mentalement par le diagnostic et les traitements.
Partenariats et dimension internationale de la rééducation
La résilience physique n’est pas l’apanage des systèmes de santé riches. Divers partenariats internationaux démontrent que les principes de la rééducation holistique s’appliquent partout, même dans des contextes de précarité. La Croix-Rouge a établi des collaborations permettant l’échange de pratiques, les formations croisées et la télémédecine.
Ces initiatives reconnaissent que soigner un déficit moteur sans considérer l’environnement, la participation sociale et les facteurs personnels relève d’une vision incomplète. Un patient au Liban confronté à l’instabilité sécuritaire a des besoins autres qu’un patient en France. Les approches holistiques de médecine physique et réadaptation permettent cette adaptation contextuelle.
Les congrès régionaux et internationaux facilitent cette circulation du savoir. Les 54èmes Entretiens de Médecine Physique et de Réadaptation à Montpellier (18-20 mars 2026) et le 41e congrès SOFMER à Marseille (23-25 septembre 2026) serviront de tribunes pour partager ces expériences, débattre des nouvelles approches et former les professionnels aux meilleures pratiques émergentes.
Résilience psychologique et acceptation du nouveau corps
La rééducation physique ne sépare jamais le corps de l’esprit. La résilience après trauma comporte une dimension psychologique majeure. Un patient paralysé d’un côté après un AVC doit accepter un corps fondamentalement changé. Cette acceptation n’est pas immédiate ni garantie.
Dans le film “Oreka”, le jeune homme atteint d’une lésion médullaire sévère a dû traverser une dépression, un questionnement existentiel profond avant de redécouvrir l’envie de vivre à travers le sport. Son équipe médicale soudée, sa famille et ses amis ont fourni un soutien psychosocial continu. C’est ce soutien qui a permis à la rééducation physique de produire ses fruits.
Les kinésithérapeutes en 2026 comprennent qu’un patient démotivé ne rééduquera pas. La réalité virtuelle immersive, les retours visuels clairs des capteurs, l’amélioration tangible des performances : tous ces éléments contribuent à maintenir une motivation suffisante. Mais aucune technologie ne remplace l’écoute active, la reconnaissance de la frustration du patient et la présence humaine d’un professionnel attentif.
Perspectives et futur de la rééducation post-2026
La trajectoire actuelle indique une rééducation toujours plus personnalisée, guidée par des données objectives et enrichie par des technologies émergentes. L’intelligence artificielle prédictive identifiera les patients à risque de plateau therapeutique avant qu’il n’intervienne. La réalité augmentée superposera des modèles anatomiques sur le corps réel pour mieux comprendre les dysfonctionnements.
Les défis restent nombreux. L’accessibilité financière des technologies, la formation rapide des professionnels, l’éthique de la surveillance permanente par capteurs, la prévention des dérives psychologiques liées à la quantification excessive : autant de questions que les congrès et événements professionnels de 2026 devront aborder.
La résilience n’est jamais complète. Elle est un processus continu d’adaptation. Un patient atteint d’un AVC ne retrouvera probablement pas son état antérieur, mais il peut construire une fonctionnalité nouvelle, acceptable, et même dépasser les prédictions cliniques initiales. C’est cette possibilité permanente de dépassement que la rééducation moderne, armée de données, de technologies et d’une compréhension holistique de la personne, offre à millions de patients confrontés à l’adversité physique.
Sources et références (14)
▼
- [1] Dpc.isrp (dpc.isrp.fr)
- [2] Kinvent (kinvent.com)
- [3] Medflixs (medflixs.com)
- [4] Rhomboid (rhomboid.fr)
- [5] Greta-cfa-aquitaine (greta-cfa-aquitaine.fr)
- [6] Empr (empr.fr)
- [7] Croix-rouge (croix-rouge.fr)
- [8] Lequotidiendumedecin (lequotidiendumedecin.fr)
- [9] Sofmer (sofmer.com)
- [10] Sofmer (sofmer.com)
- [11] Medflixs (medflixs.com)
- [12] Mediscoop (mediscoop.net)
- [13] Sfmcp (sfmcp.com)
- [14] Who.int (who.int)

