Près d’un adulte français sur six a traversé un épisode dépressif au cours de l’année écoulée. Cette réalité statistique, documentée par Santé publique France, masque une question fascinante : pourquoi certaines personnes s’effondrent face aux difficultés tandis que d’autres résistent ? La réponse se trouve dans un modèle scientifique qui bouleverse notre compréhension de ce trouble mental.
Le dialogue invisible entre nos fragilités et le monde extérieur
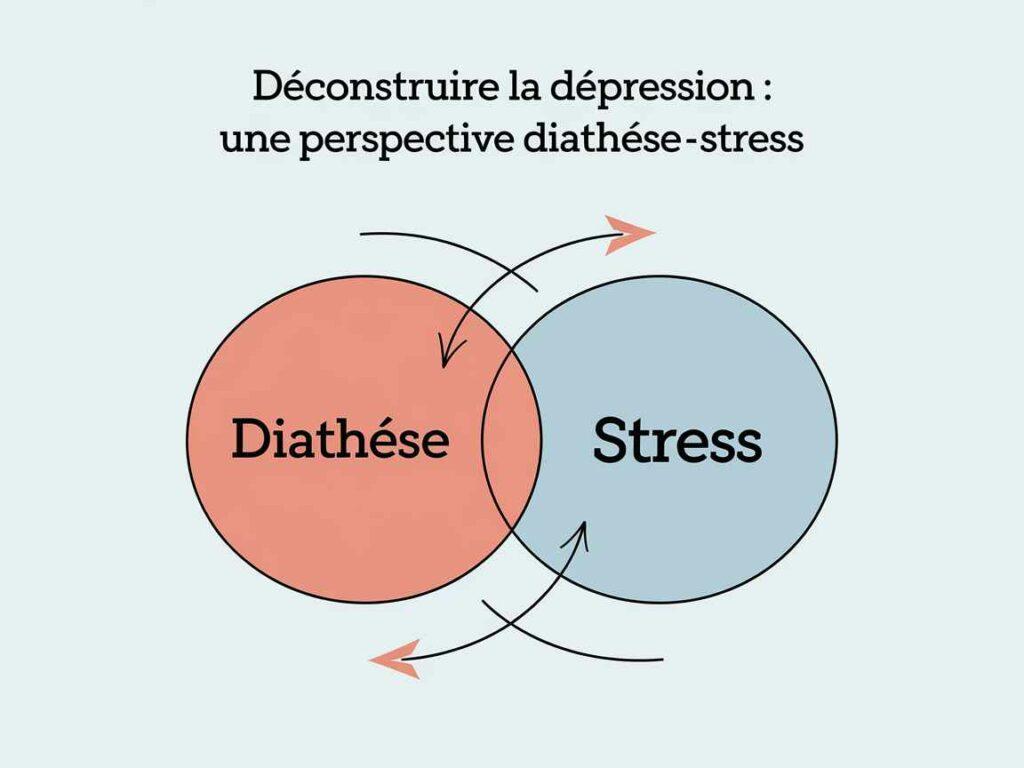
Le modèle diathèse-stress propose une lecture nuancée de la dépression. Il postule qu’aucun facteur isolé ne suffit à déclencher ce trouble. Une prédisposition individuelle, appelée diathèse, doit rencontrer des événements stressants pour que les symptômes dépressifs émergent. Cette interaction explique la diversité des trajectoires humaines face à l’adversité.
Les chercheurs ont validé cette approche théorique dans plusieurs populations. Une étude britannique menée sur près de 5000 personnes a confirmé que le risque génétique de dépression ne se manifeste réellement qu’en présence d’événements de vie stressants. Les participants exposés à un nombre élevé de situations difficiles présentaient un risque significativement accru lorsqu’ils possédaient également une vulnérabilité génétique.
Cette perspective transforme radicalement notre manière d’appréhender la maladie. La dépression n’est ni une simple fatalité biologique ni uniquement le résultat de circonstances malheureuses. Elle naît d’une rencontre spécifique entre ce que nous portons en nous et ce que la vie nous impose.
Les racines de la vulnérabilité
Notre susceptibilité à la dépression se construit sur plusieurs terrains. Le patrimoine génétique joue un rôle mesurable : les études familiales montrent que l’héritabilité de ce trouble oscille entre 30 et 40 %. Des variants génétiques spécifiques ont été identifiés, notamment ceux affectant le transporteur de la sérotonine, ce messager chimique crucial pour la régulation de l’humeur.
Les personnes porteuses de deux copies courtes du gène 5HTT développent davantage de dépressions après des traumatismes précoces. À l’inverse, celles possédant deux copies longues manifestent une résilience accrue face aux mêmes épreuves. Cette différence génétique ne détermine pas le destin, elle module simplement la sensibilité au contexte.
Le cerveau lui-même peut présenter des vulnérabilités structurelles. L’axe hypothalamo-hypophyso-surrénalien, ce système orchestrant notre réponse au stress, fonctionne différemment chez certains individus. Une hyperactivité chronique de cet axe entraîne une production excessive de cortisol, l’hormone du stress, créant un terrain propice aux symptômes dépressifs.
Quand l’enfance façonne nos fragilités
Les expériences précoces sculptent durablement notre vulnérabilité psychologique. La maltraitance, la négligence ou la perte d’un parent pendant l’enfance ne constituent pas de simples souvenirs douloureux. Ces traumatismes modifient physiquement le développement cérébral et perturbent les mécanismes de régulation émotionnelle.
Un attachement insécure aux figures parentales crée des schémas relationnels dysfonctionnels qui persistent à l’âge adulte. Ces patterns psychologiques augmentent la réactivité aux stress ultérieurs. L’enfant qui n’a pas appris à se sentir en sécurité devient un adulte plus fragile face aux turbulences de l’existence.
Les déclencheurs environnementaux
Le stress revêt des visages multiples. Les événements de vie majeurs – deuil, rupture sentimentale, perte d’emploi – constituent les déclencheurs les plus évidents. Leur impact dépend néanmoins de l’intensité subjective que chaque personne leur attribue. Une même situation peut s’avérer dévastatrice pour certains, gérable pour d’autres.
Les données françaises révèlent des disparités frappantes. Les difficultés financières multiplient par trois le risque dépressif. Un chômeur sur quatre vit un épisode dépressif, contre un actif sur dix. Les personnes vivant seules (19%) et les familles monoparentales (21%) présentent des taux nettement supérieurs à la moyenne nationale.
Les stresseurs chroniques exercent une pression différente mais tout aussi toxique. Le stress professionnel persistant, les conflits relationnels durables ou la précarité économique prolongée épuisent progressivement les ressources psychologiques. Cette érosion lente peut s’avérer plus destructrice qu’un choc brutal.
Les populations particulièrement exposées
Certains groupes sociaux cumulent les facteurs de stress. Les agriculteurs, artisans, commerçants et ouvriers affichent des taux de dépression supérieurs aux cadres et professions intellectuelles. Cette réalité reflète l’accumulation d’incertitudes économiques, de charges de travail excessives et parfois d’isolement social.
Les jeunes adultes traversent une période de vulnérabilité particulière. Parmi les 18-29 ans, 22% ont connu un épisode dépressif récent, soit un taux nettement supérieur aux autres tranches d’âge. Cette fragilité juvénile s’explique par la conjonction de transitions multiples – études, insertion professionnelle, construction identitaire – dans un contexte socio-économique incertain.
Les femmes restent disproportionnellement touchées avec un taux de 18%, contre 13% chez les hommes. Cette différence ne se réduit pas à des facteurs biologiques. Les inégalités sociales, la charge mentale domestique et l’exposition accrue à certaines formes de violence contribuent à cette surreprésentation féminine.
La rencontre fatale : mécanismes neurobiologiques
L’interaction entre vulnérabilité et stress s’inscrit dans notre biologie. Le système nerveux des personnes prédisposées réagit différemment aux situations difficiles. L’axe hypothalamo-hypophyso-surrénalien s’emballe, produisant des quantités anormales de cortisol même face à des stress modérés.
Cette hyperactivité ressemble à une alarme défectueuse qui ne s’éteint plus. Les récepteurs aux glucocorticoïdes, censés freiner la production d’hormones de stress, fonctionnent moins efficacement. Le cerveau perd sa capacité à autoréguler cette cascade hormonale, installant un état de stress chronique propice aux symptômes dépressifs.
Les neurosciences contemporaines ont identifié un acteur crucial : le facteur neurotrophique dérivé du cerveau, ou BDNF. Cette protéine favorise la plasticité neuronale, c’est-à-dire la capacité du cerveau à créer de nouvelles connexions et à s’adapter. Le stress chronique réduit les niveaux de BDNF, diminuant cette capacité d’adaptation.
Quand nos gènes s’adaptent au stress
L’épigénétique révèle un mécanisme fascinant : l’environnement peut modifier l’expression de nos gènes sans toucher à leur séquence. Le stress augmente la méthylation de l’ADN sur certains gènes liés à la neuroplasticité, notamment celui codant pour le BDNF. Cette modification chimique réduit la production de cette protéine protectrice.
Ces changements épigénétiques ne sont pas définitifs. Des recherches récentes montrent que des modulateurs épigénétiques peuvent inverser rapidement ces modifications induites par le stress. Cette découverte ouvre des perspectives thérapeutiques prometteuses, suggérant qu’on peut agir directement sur ces mécanismes moléculaires.
Les biais cognitifs qui amplifient la spirale
La vulnérabilité cognitive constitue un terrain fertile pour la dépression. Certaines personnes ont développé des schémas de pensée qui filtrent systématiquement les informations négatives. Cette attention sélective capte préférentiellement les signaux de menace ou d’échec, ignorant les aspects positifs ou neutres de l’expérience.
La rumination mentale transforme chaque difficulté en catastrophe généralisée. Une contrariété professionnelle devient la preuve d’une incompétence globale. Un conflit relationnel confirme une prétendue malédiction affective. Ce style de pensée pessimiste, observé chez de nombreuses personnes dépressives, amplifie l’impact subjectif des événements stressants.
Une étude québécoise menée auprès de 752 adolescents a démontré que les pensées automatiques négatives jouent un rôle médiateur entre le stress et les symptômes dépressifs. Chez les garçons spécifiquement, les attitudes dysfonctionnelles liées à la performance interagissent avec le stress scolaire pour prédire l’apparition de ces symptômes.
Des différences selon le sexe
La recherche révèle des nuances importantes entre hommes et femmes dans le fonctionnement du modèle diathèse-stress. Chez les femmes, une étude britannique a identifié un effet d’interaction significatif entre le risque génétique et les événements de vie stressants. Paradoxalement, les femmes présentant un risque génétique élevé mais n’ayant subi aucun stress récent manifestaient moins de symptômes dépressifs.
Cette observation suggère que le patrimoine génétique peut parfois exercer un effet protecteur dans certaines conditions environnementales. Chez les hommes, le risque génétique augmente systématiquement la susceptibilité dépressive, même en l’absence d’événements stressants identifiables.
Les types de stress déclencheurs varient également selon le genre. Les adolescents garçons développent davantage de symptômes dépressifs lorsque leurs vulnérabilités cognitives liées à l’autonomie rencontrent des stress de performance. Les stress relationnels interagissent plutôt avec des schémas cognitifs de dépendance affective, là encore particulièrement chez les garçons.
Implications pour la prévention et le traitement
Comprendre la dépression à travers le prisme diathèse-stress transforme l’approche thérapeutique. Plutôt que de cibler uniquement les symptômes, les interventions peuvent agir sur les deux versants du modèle : réduire la vulnérabilité d’une part, diminuer l’exposition aux stresseurs d’autre part.
Les antidépresseurs modernes ne se contentent pas de corriger un déséquilibre chimique. Ils augmentent l’expression des récepteurs aux glucocorticoïdes dans le cerveau, restaurant la capacité du système à s’autoréguler. Ils stimulent également la production de BDNF, favorisant la neuroplasticité et la création de nouvelles connexions neuronales.
Des approches innovantes ciblent directement les mécanismes épigénétiques. Des chercheurs brésiliens ont démontré que l’inhibition de la méthylation de l’ADN produit un effet antidépresseur rapide, en trois à cinq jours contre trois à cinq semaines pour les traitements conventionnels. Cette vitesse d’action pourrait révolutionner la prise en charge des épisodes aigus.
Renforcer la résilience
La prévention primaire vise à réduire la vulnérabilité avant l’apparition des troubles. Les interventions précoces auprès des enfants exposés à l’adversité peuvent modifier leurs trajectoires développementales. Un attachement sécure, une régulation émotionnelle fonctionnelle et des compétences d’adaptation se construisent dans les premières années de vie.
Les thérapies cognitivo-comportementales s’attaquent aux schémas de pensée dysfonctionnels qui amplifient l’impact du stress. Identifier et modifier ces patterns cognitifs réduit la réactivité aux événements difficiles. Cette approche préventive s’avère particulièrement efficace chez les personnes présentant des facteurs de risque identifiés.
L’action sur les déterminants sociaux de la santé mentale constitue un levier collectif majeur. Réduire la précarité économique, améliorer les conditions de travail et favoriser la cohésion sociale diminuent l’exposition aux stresseurs chroniques. Ces interventions structurelles complètent les approches individuelles.
Une perspective intégrative pour l’avenir
Le modèle diathèse-stress réconcilie les approches biologiques, psychologiques et sociales de la dépression. Il reconnaît la complexité de ce trouble sans se réfugier dans un déterminisme simpliste. Cette vision intégrative ouvre des perspectives thérapeutiques multiples, adaptables à chaque situation individuelle.
Les recherches récentes sur les fondements neuronaux de ce modèle confirment sa pertinence clinique. Des modifications cérébrales longitudinales ont été documentées chez les personnes traversant des épisodes dépressifs récurrents, validant l’hypothèse d’une interaction dynamique entre prédispositions et stress.
Pourtant, seulement une personne dépressive sur deux consulte un professionnel de santé. Cette sous-utilisation des soins reflète la persistance de la stigmatisation et la méconnaissance des mécanismes dépressifs. Comprendre que ce trouble résulte d’une interaction complexe, et non d’une faiblesse personnelle, pourrait encourager davantage de personnes à chercher de l’aide.
La dépression s’inscrit dans une logique interactionnelle où rien n’est définitivement écrit. Les vulnérabilités peuvent être atténuées, les stresseurs identifiés et gérés, les mécanismes biologiques modulés. Cette perspective redonne du pouvoir d’agir aux personnes concernées, aux professionnels et à la société dans son ensemble.